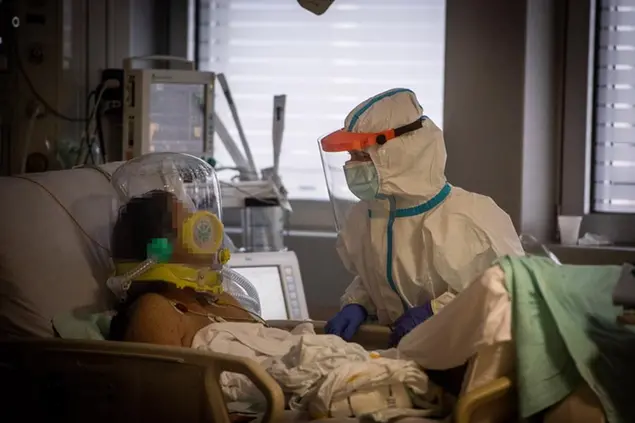
Il primario Paolo Malacarne ha riorganizzato il reparto di rianimazione per consentire ai familiari di visitare in sicurezza i pazienti più gravi di Covid. Rispettare i protocolli di sicurezza è fondamentale, ma non tenere conto dei bisogni dell’anima è «pigrizia mentale»
- Malacarne, militante dell’umanizzazione delle cure, da anni ha aperto il reparto dei suoi pazienti gravi alle visite dei congiunti. Nella prima ondata ha sigillato, come tutti, la sezione Covid, ma da un mese ha iniziato a permettere le visite, con tutte le precauzioni.
- A convincerlo sono state le donne della sua equipe, «sempre più attente alla cure delle persone». Malacarne è convinto che il conforto di una persona amata sia fondamentale per dare motivazioni a chi deve combattere una battaglia così difficile.
- «Per noi un posto letto per la rianimazione è sempre stato composto dal letto attrezzato, dal monitor, dalla professionalità del personale e da almeno un familiare», dice il medico.
Chiunque abbia avuto nella vita anche solo un attacco d’asma allergica sa che c’è una componente di ansia che aggrava la fame d’aria. Chiunque abbia avuto modo di fare visita a un amico o a un parente ricoverato tra la vita e la morte sa quanto un semplice sorriso, un bacio o una carezza rinfranchino e diano la forza e la speranza di una guarigione.
E allora quanto vale permettere l’ingresso di un parente o di un congiunto nelle terapie intensive Covid per abbassare la letalità e attenuare gli effetti del decorso della malattia? Paolo Malacarne, coraggioso primario di rianimazione all’ospedale e policlinico universitario Cisanello di Pisa, lo sta facendo. Da oltre un mese e senza problemi.
Non è semplice, serve una dotazione di personale in rapporto ai posti letto che vada oltre l’emergenza. Si tratta di fare uno scatto, serve un «sussulto organizzativo» che metta in conto il fatto che con il Covid dovremo combattere ancora per molto tempo e che bisogna piegare le esigenze organizzative al benessere del malato preso nella sua interezza. Perché non è soltanto il corpo ad aver bisogno di cure.
Anche l’anima o l’animo, a seconda delle preferenze, devono essere risollevati, messi in grado di non perdersi nella solitudine di una malattia severa e di cure spesso invasive, per riacquistare la fiducia. La cosiddetta resilienza non è solo fisica ma anche e soprattutto mentale.
Umanizzazione delle cure
In Italia a fare da apripista a questo approccio, sobbarcandosi la responsabilità di aprire le porte dei super sigillati reparti Covid, per il momento c’è solo il dottor Malacarne. Barba lunga brizzolata, occhi magnetici, è un militante dell’umanizzazione delle cure.
Da anni ha aperto il reparto dei suoi pazienti gravi e gravissimi alle visite dei congiunti. Le porte sono aperte addirittura per dodici ore al giorno. Nell’anticamera e nella sala d’attesa davanti al suo ufficio le pareti sono tappezzate di lettere di ringraziamento, disegni di bambini e preghiere che sembrano ex voto: grazie, grazie, grazie.
Alla lunga anche le altre terapie intensive post-chirurgiche e specialistiche del grande ospedale di Pisa hanno aperto alle visite esterne, magari per periodi più brevi. Questo, però, in epoca pre-Covid.
«Quando è arrivata la prima ondata dell’epidemia, a marzo — racconta Malacarne — le visite sono state interrotte dappertutto e fin da subito le ho vietate anch’io, non se ne parlava proprio, non avevamo ancora tutti i dispositivi di protezione e soprattutto non sapevamo con che cosa avevamo a che fare. Nel frattempo da fine ottobre mi hanno dato da gestire, oltre alla rianimazione agganciata al pronto soccorso, anche un reparto Covid di otto posti letto. Adesso sappiamo molto meglio come difenderci dal contagio, mascherine e altri dispositivi di protezione ci sono. Ma siamo andati avanti così, con l’ordinanza regionale che, applicando l’indirizzo del ministero della Salute, vietava le visite esterne».
Vietate a tutti, recita l’ordinanza, eccetto che nei casi di pazienti «fragili e vulnerabili». Locuzione che nello stile del linguaggio burocratico italiano lascia uno spiraglio per la discrezionalità, affidata ai singoli responsabili medici e alla loro valutazione, visto che in definitiva tutti i pazienti gravi sono «fragili e vulnerabili».
E così, seguendo la discrezionalità ma anche con un surplus di prudenza, mentre la lotta al coronavirus si strutturava tramite protocolli medici e di sicurezza più precisi, alcuni primari, un po’ alla chetichella, hanno iniziato a concedere qua e là le visite di una moglie o di un nipote, con tutti gli apparati di protezione anti-contagio ora disponibili, per permettere un estremo saluto in punto di morte.
Negli ultimi mesi nelle residenze sanitarie assistite (o Rsa) del Veneto, della Liguria, del Piemonte, recentemente anche in Toscana, tutte in zone rossa o arancione, hanno iniziato a diffondersi le “tende degli abbracci”: teloni di plastica trasparente con le maniche per consentire un contatto visivo e fisico, anche se per un tempo estremamente breve e tramite questa scricchiolante barriera, con gli anziani ospiti in quarantena.
«Una mattina — continua Malacarne — le mie due colleghe Silvia e Maria mi hanno chiesto: e noi con i familiari cosa facciamo? All’inizio ho risposto che no, non era proprio il caso di ammetterli dentro. Poi anche le infermiere sono venute a chiedermi perché loro o il personale addetto le pulizie potevano entrare e i parenti no. Se è sicuro per noi, dicevano, può esserlo anche per loro».
A convincere Malacarne a intraprendere l’esperimento sono stati due fattori legati a come ha strutturato negli anni il funzionamento del reparto di terapia intensiva e rianimazione. Il primo è l’ascolto dell’équipe con riunioni frequenti su tutte le problematiche che possono insorgere.
Il secondo è la regola che dà sostanza all’umanizzazione delle cure, concetto su cui altrove non si va oltre i generici intenti di tipo convegnistico. «Per noi un posto letto per la rianimazione è sempre stato composto dal letto attrezzato, dal monitor, dalla professionalità del personale e da almeno un familiare. Sono state le donne con cui lavoro, che sono sempre le più attente alla cura delle persone, a farmi capire che in quello che stavamo facendo per combattere il Covid mancava un elemento fondamentale, il familiare appunto. Con questo voglio dire che non è solo una questione di bontà, di disponibilità o di quant’altro. Credo che vedere il volto di una persona cara, ricevere una carezza da chi si ama, sia parte di un percorso terapeutico, ne sono sicuro».
Una motivazione per non mollare
La presenza terapeutica del familiare secondo il professor Malacarne vale a maggior ragione di fronte all’attacco di un terribile morbo come il Covid. «Perché i ricoverati sono tutti terrorizzati e serve una motivazione per non mollare quando le terapie alle quali si devono sottoporre sono così aggressive come nel caso del Covid, cioè pesanti da sopportare, e si protraggono per due, tre o anche quattro settimane». Fino a dieci ore con il casco per la respirazione indotta a pancia su e altre dieci sempre con il casco ma a pancia sotto. Tracheotomia, cateteri. Ce la fa chi può contare su una riserva di energie, fisiche e mentali.
In questa seconda ondata a riempire i posti letto della terapia intensiva di Pisa sono per lo più persone più giovani, quindi con minore indice di mortalità, tra i 50 e i 65 anni. E quando riescono a superare la fase acuta, trasferiti al piano di sotto per la convalescenza una volta negativizzati, confermano al dottore quanto quella mezz’ora di visita ogni due giorni è stata importante per resistere.
In un video girato con il consenso degli interessati Malacarne mostra una donna con la tuta azzurra che distingue i familiari dal personale sanitario, una figlia, che stringe la mano inguantata all’anziano padre. Certo, per permettere quella stretta amorevole e quel conforto serve un «sussulto organizzativo».
È questa la ricetta che Antonio Panti, medico di famiglia fiorentino ora in pensione, pioniere dell’umanizzazione delle cure, ha consigliato ai suoi colleghi in servizio durante una videochat sulla gestione del Covid in Toscana. Perché per ammettere congiunti e familiari senza creare rischi di contagio serve un impegno ancora maggiore. Infermieri e medici devono avere il tempo per seguire passo passo i parenti e soprattutto assisterli nella vestizione e svestizione di camici monouso, doppie mascherine e tripli guanti.
Pigrizia mentale
Ma se è possibile farlo senza diffondere il virus, perché nessun altro ci ha provato? «Non c’è un motivo valido, è pigrizia mentale — risponde Malacarne senza reticenze — o anche è il solito modo italiano di far prevalere gli interessi dell’istituzione sugli interessi del malato. È chiaro che sobbarcarsi i familiari quando hai già a che fare con il Covid può rappresentare una seccatura, un “lavorone” come diciamo a Pisa, ma se si deve fare, in qualche modo si fa. E se i posti letto sono venti invece dei miei otto servirà molta cautela e un po’ di fantasia nel programmare gli accessi».
La battaglia del Covid sarà lunga, anche dopo l’inizio delle vaccinazioni, e qualcosa si sta muovendo anche sul fronte dell’umanizzazione delle cure. La commissione bioetica della regione Toscana la settimana scorsa ha cominciato a discutere di protocolli dettagliati per consentire l’apertura dei reparti di terapia intensiva in sicurezza. Di tutti i reparti Covid in tutti gli ospedali della regione.
© Riproduzione riservata